Trasplante de médula ósea
Fase 1: Antes del trasplante
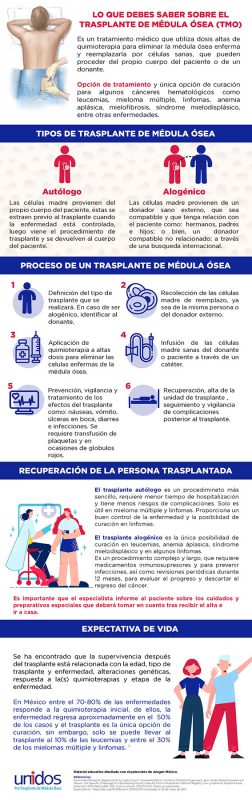
El trasplante de células progenitoras hematopoyéticas (TCPH) también conocido como trasplante de médula ósea, es la transfusión de células madre sanas de cualquiera de sus fuentes posibles (médula ósea, sangre periférica o sangre de cordón umbilical), con el fin de tratar una enfermedad hematológicas o enfermedades no malignas que da la oportunidad de:
- Curación de la enfermedad
- Mejor control de la enfermedad
- Aumento de supervivencia global
- Aumento de supervivencia libre de enfermedad
- Mejorar calidad de vida
Tipos de trasplante
- Según el origen de las Células Progenitoras Hematopoyéticas
- Autólogo o autotrasplante. Las células madre provienen del mismo paciente
- El mayor beneficio para la curación lo da la dosis alta de quimioterapia → la infusión de CPH rescata la médula ósea
- Más sencillo, más económico
- Menos riesgos, buenos resultados
- Enfermedades: Linfoma Hodgkin, linfoma No Hodgkin, y mieloma múltiple
- Alogénico o alotrasplante. Se requiere un donador sano
- Existen diversos grados de compatibilidad con el donador
- Utiliza las dosis altas de quimioterapia para eliminar las células neoplásicas residuales y los efectos de aloreactividad de las células T del donante para hacer un injerto contra enfermedad
- Enfermedades: Leucemia linfoblástica aguda, leucemia mieloide aguda, anemia aplásica, síndrome mielodisplásico, y linfomas agresivos
- Trasplante haploidéntico es un subtipo de trasplante alogénico, en el que se puede utilizar como donador a un familiar que sólo sea 50% compatible. Este tipo de trasplante no es muy común por el alto riesgo de que el paciente desarrolle la enfermedad de injerto contra huésped, aunque actualmente se disponen de varios recursos terapéuticos para prevenirla y, en muchos casos, constituye el único tipo de trasplante que el paciente puede recibir
- Autólogo o autotrasplante. Las células madre provienen del mismo paciente
- Según la fuente de CPH.
- Médula ósea
- Sangre periférica
- Sangre de cordón umbilical (SCU)
Compatibilidad y relación del donante.
- Compatibilidad HLA: Análisis de las proteínas antígenos leucocitarios humanos. Estas proteínas son expresadas por las células de todo el cuerpo y tiene un código genético para reconocer si son células propias o son ajenas
Estudios y valoración del paciente
- Valoraciones médicas: Trabajo social, psicooncología, psiquiatría, dental, nutriología e infectología
- Estudios pretrasplante:
- FEVI
- Espirometría
- Radiografía de tórax
- Cultivo de secreción nasal
- Perfil de hepatitis. HIV
- Perfil TORCH
- PPD (Tuberculina)
- EEG
- La inmunoterapia es un tratamiento que usa el sistema inmunitario del organismo para combatir el cáncer. Los tratamientos de inmunoterapia pueden facilitar la identificación de las células cancerosas por parte del sistema inmunitario, o bien entrenar a las células del sistema inmunitario para combatir las células cancerosas.
- Trasplante de médula ósea. En un trasplante de médula ósea se usan medicamentos de quimioterapia fuertes para matar las células madre de la médula ósea que crean los linfocitos enfermos. Luego, se administran células madre de sangre de donantes adultos sanos mediante infusión de sangre, donde viajan hasta la médula ósea y comienzan a producir células sanguíneas sanas.
Complicaciones
- Infecciones frecuentes
- Una forma más agresiva de cáncer, «linfoma difuso de linfocitos B grandes»
- Mayor riesgo de otros tipos de cáncer, entre ellos, cáncer de piel (como el melanoma), y cáncer del pulmón y el tubo digestivo
- Problemas del sistema inmunitario
Especialidades que lo atienden. Hematología y oncología.
Fase 2: Durante el trasplante
- Quimioterapia previa al trasplante y administraciónn de células madre. Hospitalización de 4-8 semanas en aislamiento
- Fase 1: acondicionamiento. Esquema de acondicionamiento:
- Uso de dosis altas de quimioterapia, eliminar las células malignas residuales y proporcionar un espacio físico para las CPH
- Se elige de acuerdo con el tipo de trasplante, enfermedad, y nivel de inmunosupresión que se requiere
- Fase 2: citopénica. Día 0, infusión de CPH
- Fase 3: recuperación
Complicaciones durante el trasplante
- Toxicidad por medicamentos (quimioterapia, inmunosupresores, y antiinfecciosos)
- Náuseas, vómitos, diarreas, falta de apetito, y presión alta
- Necesidad de transfusión de sangre o plaquetas
- Inflación del riñón o del hígado
- Descontrol de enfermedades que ya padece el paciente
- Infecciones
- Sitio de colocación de catéter
- Neumonía
- Estómago
- Piel
- Falla de injerto
- El cuerpo del paciente rechaza las células del donador
- Las células del donante no se injertaron en la médula ósea
- Enfermedad injerto contra huésped
- Las células del donador no reconocen las células al cuerpo donde están entrando y las atacan como extrañas
Fase 3: Después del trasplante
Guía del trasplante de médula ósea
Glosario de términos
CPH: Células Progenitoras Hematopoyéticas
SCU: Sangre de cordón umbilical
TCPH: Trasplante de Células Progenitoras Hematopoyéticas
TMO: Trasplante de médula ósea
Tratamiento y vigilancia después del trasplante
- Egreso de unidad de TMO
- Inicia vigilancia en consulta externa
- Convalecencia temprana 30 – 365 días
- Estudios para valorar estado de la enfermedad posterior a TCPH
- Mantenimiento y vigilancia
- Progresión o recaída → Protocolo de reinducción y postrasplante
- Convalecencia tardía > 365 días
- Evaluar recuperación inmunológica*
- Reinicia el esquema de vacunación
- Función orgánica postrasplante
- Perfil de lípidos
- Perfil de tiroides
- Densitometría ósea
- Canaliza con oftalmología y dental
- Vigilancia de segundas neoplasias
- Mujeres > 35 años
- Ginecología
- Función ovárica
Tu donativo salva vidas
En México tan solo el 10% de las personas que requieren de este tipo de trasplante tienen acceso a él. ¡Gracias por apoyarnos a dar esperanza de vida!